Del Garrahan a Neuquén y Río Negro: cómo nació el equipo que evitó más de 500 derivaciones
Tres neurocirujanos pediátricos formados en la UBA y el hospital Garrahan transformaron la salud pública de la Patagonia. Tras realizar una cirugía inédita en el hospital Castro Rendón, revelan cómo lograron conformar el servicio y frenar el desarraigo de cientos de familias.
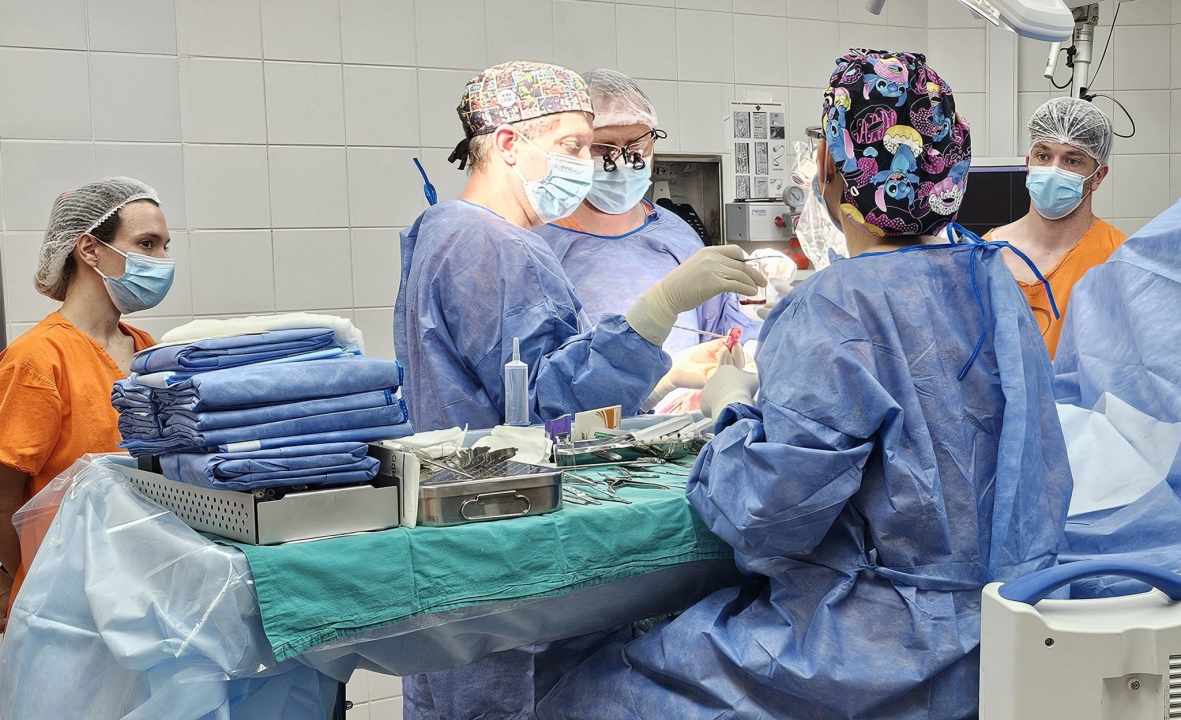
«Hay un dicho bastante popular que es ‘Dios opera en Buenos Aires’. Destrabar eso costó un montón acá», confesó el fundador del equipo de neurocirugía pediátrica del hospital Castro Rendón, Juan Manuel Liñares. Junto a sus pares, Juan Pablo Mengide y Yamila Basilotta Márquez, lograron desterrar esa creencia. Formados en el Garrahan, desde que se conformó el servicio hace seis años evitaron más de 500 derivaciones y, además, realizaron una cirugía inédita en una niña de 10 años con un tumor maligno en el tálamo. Así, se consolida como un centro de referencia en Neuquén y Río Negro.
Antes de ingresar al quirófano, la presión es enorme. Afuera, en los pasillos del hospital más grande de Neuquén, las familias aguardan los resultados y ansían escuchar: “Todo salió bien”. Cuando finalmente pueden decir esas palabras, baja la presión y comienza la alegría. Ese es el diferencial que observan en la región. «Es una medicina distinta», aseguró Basilotta Márquez.
Cómo se formó el equipo de neurocirugía pediátrica de Neuquén
Los tres se formaron en la Universidad de Buenos Aires (UBA) y luego en el hospital Garrahan. El primero en llegar a la capital neuquina fue Liñares, hace seis años. Allí surgió una idea que parecía descabellada: conformar un equipo de neurocirugía pediátrica en la región. Hoy es una realidad, pero no fue una tarea sencilla. “Cuando yo llegué, a un paciente con tumor talámico lo tuvimos que derivar porque no había posibilidades de hacer ese tipo de cirugías”, recordó. El desafío no solo era técnico, sino cultural. Indicó que el 90% de los casos pediátricos se trasladaban.
De a poco, fue motivando a sus pares de confianza a integrarse al equipo. Al año de la llegada de Liñares, se sumó Juan Pablo Mengide. “En el Garrahan ya se veía que no se derivaban los pacientes del sur porque los operaba él (Liñares). Me tentó mucho y vine”, contó Mengide.

Allí comenzó una labor de hormiga para equipar el hospital y aceitar los engranajes. No alcanzaba con contar con dos neurocirujanos pediátricos; había que garantizar que el sistema respondiera. Gestionaron la llegada de drenajes específicos e instrumental de alta precisión. Así, el Castro Rendón empezó a absorber intervenciones que antes se consideraban imposibles en la región: desde tumores de fosa posterior hasta cirugías de espasticidad y epilepsia.
También trabajaron para que el personal de terapia intensiva, los anestesiólogos y los pediatras hablaran el mismo idioma ante una emergencia. En solo 40 minutos, pueden montar un quirófano de alta complejidad y convertir una guardia pasiva en un servicio de respuesta inmediata.
Ese crecimiento sostenido permitió que el equipo ganara la “confianza neuquina”. Las familias ya no llegaban con el bolso armado para viajar a Buenos Aires, sino con la expectativa de ser atendidas por médicos que conocían sus nombres y les daban sus teléfonos. Durante esos años, Mengide y Liñares operaron un promedio de 100 niños por año. Demostraron que la calidad del Garrahan podía replicarse en Neuquén con el mismo rigor técnico, pero con una calidez distinta.

Para cuando Yamila Basilotta Márquez se incorporó, el terreno ya no era un desierto. El equipo había evitado el desarraigo de más de 500 familias de Neuquén y Río Negro, ahorrando millones en derivaciones. “Que el chico pueda estar en su lugar, con sus amiguitos y familiares, genera otra recuperación. Frente a la angustia de que a tu hijo le diagnostiquen una enfermedad grave, moverte de provincia es un caos. Que todo eso lo puedan hacer acá, sin necesidad de sacarlo de su vida cotidiana, cambia mucho”, destacó la neurocirujana pediátrica.
Llegó hace solo seis meses y aún se está habituando al Alto Valle. En este corto tiempo, ya pudo identificar la idiosincrasia neuquina. “El jueves (16 de abril) operamos a un paciente y estaba toda la familia esperándonos afuera. Cuando salimos nos aplaudieron. Eso es raro de ver en Buenos Aires. Acá el paciente tiene un entorno más acompañado, es una medicina distinta. Eso es muy lindo”, enfatizó.
Para Liñares, esa cercanía le confirma que hizo lo correcto hace seis años al decidir mudarse a la Patagonia. “Acá nos sentamos con el paciente y hablamos una hora. Estamos totalmente conectados”, mencionó. La consolidación del equipo va más allá de su rigor técnico y sobrepasa la frialdad del quirófano: se trata de personas ayudando a otras personas. “Podés ser el mejor médico del mundo, pero si no tenés esa humanidad que te permite entender el total de la persona, no te va a ir bien”, reflexionó.
En Neuquén, Mengide encontró el equilibrio entre la vida personal y profesional que no pudo hallar en Buenos Aires. “El día rinde más porque no estás en ese caos. Acá podés aprovechar el tiempo para formarte, para estar con tu familia o para discutir mejor tu praxis. Esa salud mental se traduce en una mejor calidad de atención”, aseguró. Claro que extraña a sus amigos, pero consideró que el vínculo se tornó más fuerte: “Aunque en kilómetros estás más lejos de tus afectos, terminás estando más cerca”.
La red que tejieron estos tres especialistas no se agota en el sistema público. El equipo replica su modelo de trabajo en el sector privado y ya comenzó a desembarcar en Río Negro. Liñares es optimista sobre el futuro de este polo sanitario regional que busca centralizar la alta complejidad de toda la Patagonia: “El recurso humano está y tenemos los medios para recibir a pacientes de todas las provincias. Si logramos que la gente confíe y que el sistema crezca, el beneficio será para los pacientes locales”, enfatizó el cirujano.

Por qué eligieron neurocirugía pediátrica
Elegir la neurocirugía pediátrica no fue una decisión azarosa para ninguno de los tres. “Es una de las cirugías más lindas. El cerebro es algo fantástico y complejo, pero lo mejor es la plasticidad de los chicos, ver cómo se recuperan y cómo te devuelven una sonrisa después de algo tan traumático. Eso no tiene precio”, confesó Juan Pablo Mengide.
Para Liñares, la vocación se alimenta de la resiliencia. Entiende que, al operar a un niño, estás operando el futuro de todo su núcleo familiar. “Elegimos esto porque nos permite estar en el momento más crítico y tratar de cambiar una historia que parecía cerrada”, reflexionó el neurocirujano.
Trabajar con niños le da otro color a la profesión. “El chico es más sincero que un adulto. Si se siente mal te lo va a decir y si se siente bien, al otro día de la cirugía ya lo ves sentado en la cama queriendo jugar. Eso te llena de otra manera y te motiva a seguir afrontando estas cirugías tan largas y complejas”, agregó la especialista, Basilotta Márquez.
El orgullo de haberse formado en la universidad pública y el Garrahan
Sin la educación pública, Juan Manuel Liñares, Juan Pablo Mengide y Yamila Basilotta Márquez no hubiesen podido recibirse de médicos y, mucho menos, conformar un equipo de neurocirugía pediátrica en Neuquén y Río Negro. Los tres estudiaron medicina en la Universidad de Buenos Aires (UBA) y luego ingresaron a la residencia en el hospital Garrahan, el centro de referencia pediátrico más importante de Latinoamérica.
“Yo me formé en la UBA y el Garrahan, todo público. Si no hubiera existido, no hubiera podido estudiar porque mis viejos eran laburantes. No habrían podido pagar una universidad privada”, remarcó Liñares. Sus compañeros lo miraban y asentían con la cabeza. Estaban en la misma situación.
El hospital pediátrico se transformó en sus casas por más de cinco años, mientras hacían la residencia en neurocirugía pediátrica. “Elegí el Garrahan porque es el que tiene más cirugías por año comparado con todos los demás. Para salir formado tenés que ir a un lugar donde se opere mucho”, agregó Liñares.
“Tanto tiempo ahí genera un colectivo donde todos queremos a la institución pública. Uno entra al hospital sin saber cómo dar un punto y hoy estamos operando la mayor complejidad gracias a esas horas de formación”, reflexionó Basilotta Márquez.

Esas primeras experiencias en el quirófano quedaron grabadas a fuego. Liñares recordó la adrenalina de esas primeras guardias en el hospital Garrahan: “Entrás con mucho respeto, sabiendo que estás en el lugar donde llegan los casos más difíciles del país. Al principio sos una sombra del cirujano principal, aprendiendo a mirar cada detalle, hasta que un día te dicen ‘lavate que entrás’ y ahí entendés que todo el esfuerzo previo valió la pena”.
Lamentaron el destrato del gobierno hacia la institución que le cambió la vida a tantos niños del país y a ellos mismos como médicos. “Mucha gente se tendría que ir afuera si no existiera el Garrahan”, afirmó Liñares. Mengide coincidió en que ese paso por la salud pública les otorgó una ventaja. “Esa gran formación que nos dio Buenos Aires y el sistema público hoy permite que Neuquén tenga una inmensa cantidad de especialistas y que no sea necesario viajar. Tenemos la responsabilidad de que ese conocimiento llegue a todos lados”, enfatizó.
Cómo fue la cirugía inédita en el hospital Castro Rendón de Neuquén
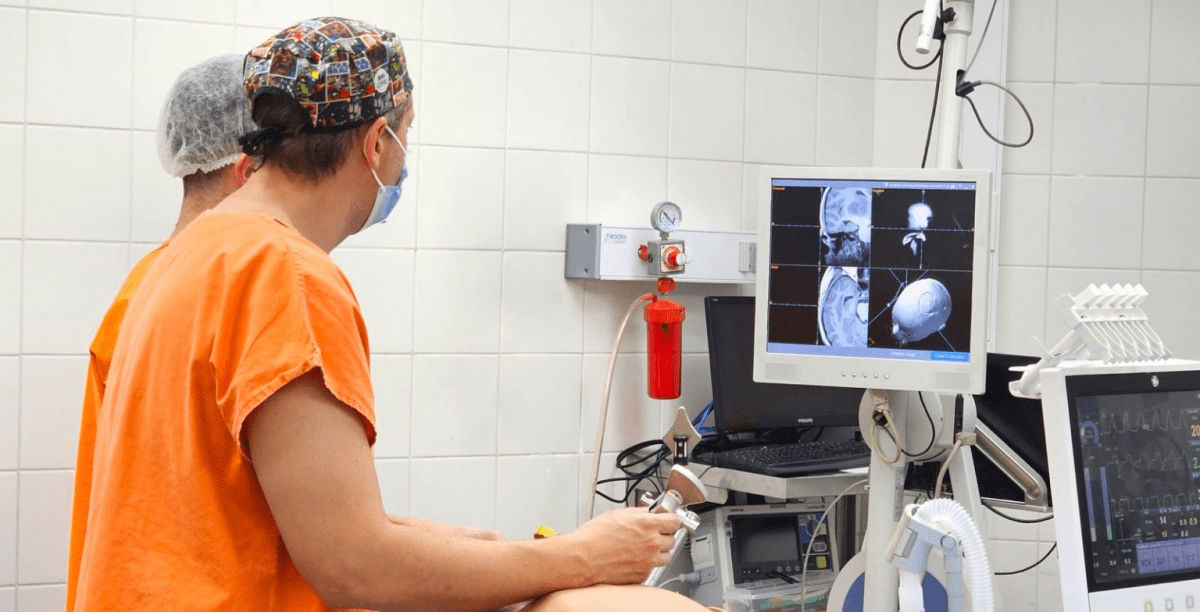
El hospital Castro Rendón marcó un precedente en la región. El equipo de neurocirugía pediátrica realizó la primera extracción de un tumor maligno de tálamo en una paciente de 10 años. Fue una intervención de altísima complejidad, ya que el tálamo es una estación central de las vías motoras y sensitivas del cerebro, por lo que tiene un alto riesgo de secuelas permanentes.
Para lograrlo, el equipo liderado por Juan Manuel Liñares, Juan Pablo Mengide y Yamila Basilotta Márquez utilizó tecnología de vanguardia: neuronavegación por computadora y exoscopía 3D. Estos sistemas de magnificación permitieron operar en zonas profundas y con estructuras milimétricas con una precisión quirúrgica que antes solo era posible en centros como el hospital Garrahan.
Tras tres intervenciones y un trabajo coordinado con oncología y terapia intensiva, la niña logró una recuperación favorable. Hoy continúa su tratamiento sin secuelas motoras.
"Hay un dicho bastante popular que es 'Dios opera en Buenos Aires'. Destrabar eso costó un montón acá", confesó el fundador del equipo de neurocirugía pediátrica del hospital Castro Rendón, Juan Manuel Liñares. Junto a sus pares, Juan Pablo Mengide y Yamila Basilotta Márquez, lograron desterrar esa creencia. Formados en el Garrahan, desde que se conformó el servicio hace seis años evitaron más de 500 derivaciones y, además, realizaron una cirugía inédita en una niña de 10 años con un tumor maligno en el tálamo. Así, se consolida como un centro de referencia en Neuquén y Río Negro.
Registrate gratis
Disfrutá de nuestros contenidos y entretenimiento
Suscribite por $1500 ¿Ya estás suscripto? Ingresá ahora
















Comentarios