Salvaron a una niña gracias a una cirugía inédita en Neuquén: tenía un tumor en el cerebro
En total, la nena de 10 años fue operada tres veces. Por primera vez, el Hospital Castro Rendón logró extraer con éxito un tumor maligno del tálamo en una paciente pediátrica. ¿Cómo fue el procedimiento?
Una niña de 10 años llegó al hospital Castro Rendón intubada, en grave estado, después de una convulsión que encendió todas las alarmas en el interior de la provincia de Neuquén. En pocas horas, los profesionales supieron que lo que tenía era un tumor maligno de gran tamaño en el tálamo, una zona sensible del cerebro. “Estos tumores están muy cerca de las vías motoras y sensitivas, por lo que el riesgo de secuelas es muy alto», enfatizó el neurocirujano Juan Pablo Mengide. Luego de tres cirugías, está fuera de peligro, aunque permanece bajo tratamiento oncológico.
El hospital difundió la hazaña. “Decidimos operarla el mismo día en que ingresó a la guardia”, recordó el neurocirujano Juan Manuel Liñares, del servicio de Neurocirugía. Esa primera decisión, tomada a contrarreloj, fue el comienzo de una intervención inédita en el sistema público neuquino.
El caso marcó un hito para el Castro Rendón: por primera vez se realizó una compleja cirugía pediátrica para extraer un tumor maligno de tálamo, una de las intervenciones más desafiantes de la neurocirugía infantil, que solo se concreta en pocos centros altamente especializados.
Cómo fue la cirugía inédita en el hospital de Neuquén
La emergencia comenzó cuando la niña ingresó al servicio de Urgencias y Emergencias Pediátricas derivada desde el interior, ya intubada y con asistencia respiratoria mecánica. Los estudios iniciales detectaron un tumor de gran tamaño a nivel del tálamo, asociado a hidrocefalia. Frente a ese cuadro crítico, el equipo decidió actuar de inmediato con un primer procedimiento endoscópico para estabilizarla.
“Le realizamos una endoscopía cerebral, un procedimiento mínimamente invasivo que utiliza un endoscopio para ingresar al ventrículo cerebral y comunicar las cavidades, ya que el tumor talámico aislaba un ventrículo del otro. Después se le colocó un sensor de PIC para medir la presión intracraneal, porque como la paciente estaba intubada no teníamos forma de evaluar el sensorio”, explicó Liñares. “Lo que hicimos fue comunicar los dos ventrículos y, mediante un drenaje externo, extraer el líquido hacia afuera hasta poder operar el tumor”, agregó.
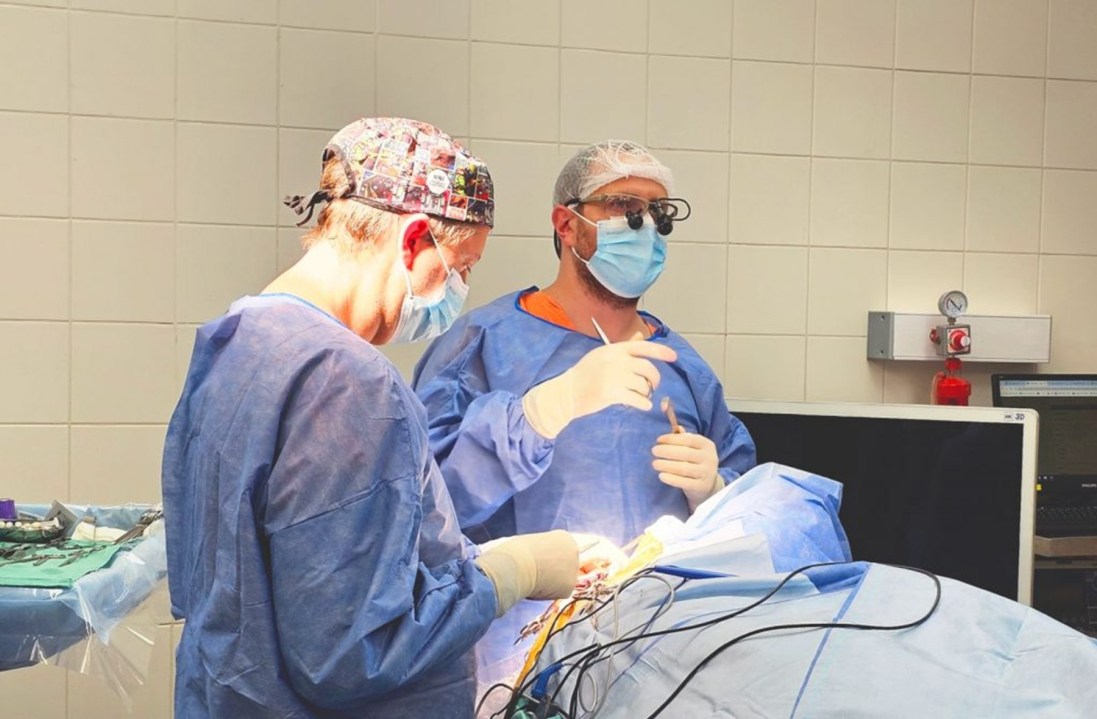
Esa primera cirugía permitió ganar tiempo para planificar la intervención principal y activar una respuesta institucional coordinada. En pocos días el hospital reunió el equipamiento y los insumos necesarios para concretar una operación de altísima complejidad.
En total, la paciente fue sometida a tres cirugías. La más relevante fue la resección completa del tumor, para la cual se utilizó tecnología de alta precisión. “En la cirugía del tumor se usó neuronavegación, un sistema que permite orientarse dentro del cerebro a través de una computadora, además de microscopio y exoscopio 3D, que permiten ver el tumor en tres dimensiones. Es un sistema de magnificación muy importante, porque al operar en una zona tan profunda hay menos luz y todas las estructuras son muy pequeñas. Esta tecnología nos permite ver mejor y trabajar con mayor precisión”, detalló el neurocirujano Juan Pablo Mengide.
Sobre la importancia de ese equipamiento, la neurocirujana Yamila Basilotta Márquez subrayó que “la navegación es un sistema que nos permite identificar con precisión la ubicación del tumor, y el otro equipamiento mejora la visión durante la cirugía. Ambas herramientas son imprescindibles para operar un tumor tan complejo como ese”.
Los tumores talámicos en la infancia son poco frecuentes y, según la bibliografía, representan entre el 1 y el 5% de los casos. Su localización convierte a la cirugía en un procedimiento de altísimo riesgo. “El tálamo es una región central del cerebro que funciona como una estación principal de las vías sensitivas y está muy cerca de las vías motoras”, explicó Mengide. Destacó que el riesgo de secuelas motoras y sensitivas es muy elevado en este tipo de abordajes.
“Hoy, gracias al trabajo del hospital, al entrenamiento del equipo y a la tecnología disponible, pudimos hacerlo en Neuquén y la paciente quedó sin secuelas, algo que también es poco frecuente”, remarcó el especialista. “La combinación de todos esos factores, y sobre todo la ciencia y el entrenamiento, hicieron posible que hoy la paciente esté sin secuelas”, sostuvo.
La evolución posoperatoria fue considerada muy favorable. “La nena, por suerte, está muy bien: camina, habla y, aunque está realizando un tratamiento oncológico que es intenso, no tiene secuelas motoras, que es una de las complicaciones más frecuentes en el posoperatorio de este tipo de cirugías”, señaló Mengide.
Trabajo en equipo: cómo continúa el tratamiento de la niña de Neuquén
La niña continúa su tratamiento oncológico y el seguimiento clínico en el hospital Castro Rendón, acompañada por equipos que siguen de cerca su evolución y sostienen una atención integral. En ese proceso cumplen un rol central la oncóloga pediátrica Constanza Arnaiz y la pediatra Agustina Farías, quienes trabajan en articulación con el resto de los servicios, brindando contención tanto a la paciente como a su familia.
El resultado alcanzado fue posible gracias al trabajo articulado de múltiples áreas: Neurocirugía, Anestesiología, Enfermería, auxiliares, Pediatría, Terapia Intensiva Pediátrica, Oncología, Neurología, Quirófano, Instrumentación Quirúrgica, Kinesiología, Diagnóstico por Imágenes, Laboratorio, Abastecimiento, Administración y otros sectores que intervinieron en cada etapa, desde la emergencia inicial hasta la recuperación y el seguimiento posterior.
Desde el hospital destacan que este caso refleja un proceso de crecimiento institucional basado en la formación continua, la actualización permanente y el fortalecimiento de equipos especializados, que permite resolver en la provincia prácticas de alta complejidad y evitar derivaciones que implican riesgos adicionales y altos costos.
“Hace seis años empezamos a conformar esta área de neurocirugía infantil y hoy estamos muy orgullosos de poder realizar estas operaciones acá, sin necesidad de derivar a la paciente”, señalaron desde el equipo.
Destacaron la importancia de seguir invirtiendo en formación, tecnología y trabajo interdisciplinario para ofrecer respuestas y resolver, rápidamente, una intervención de estas características en el hospital más grande de Neuquén.
Comentarios